PATOLOGIE PALPEBRALI
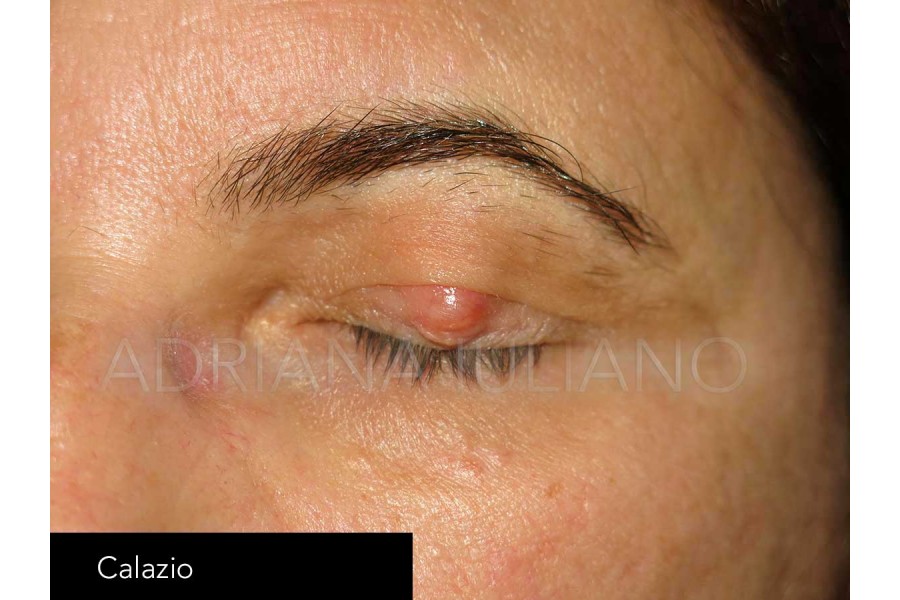
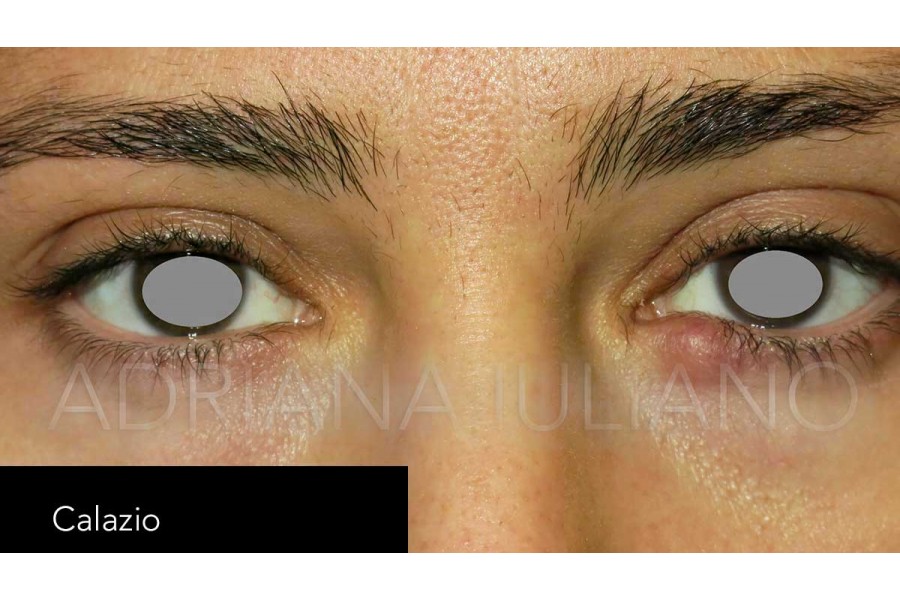
CALAZIO
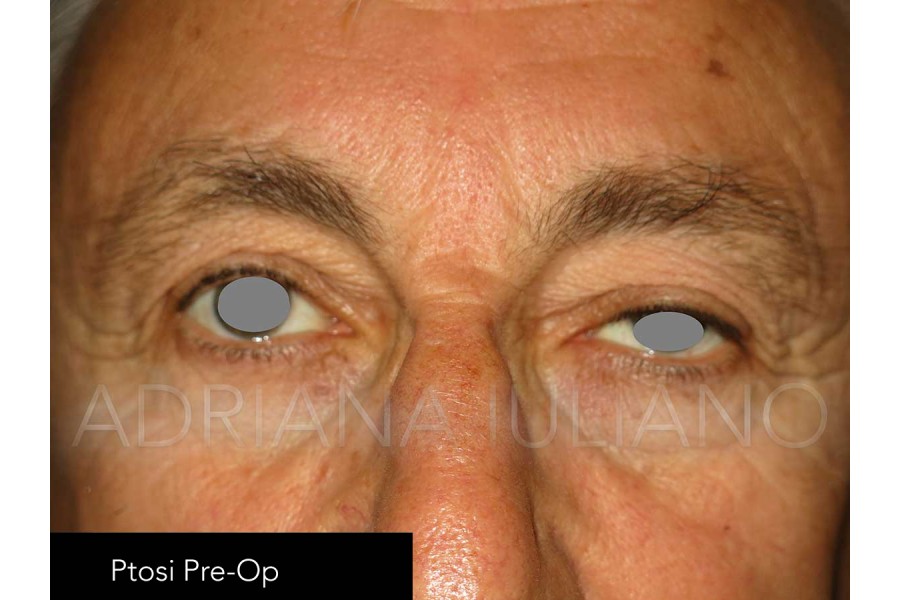
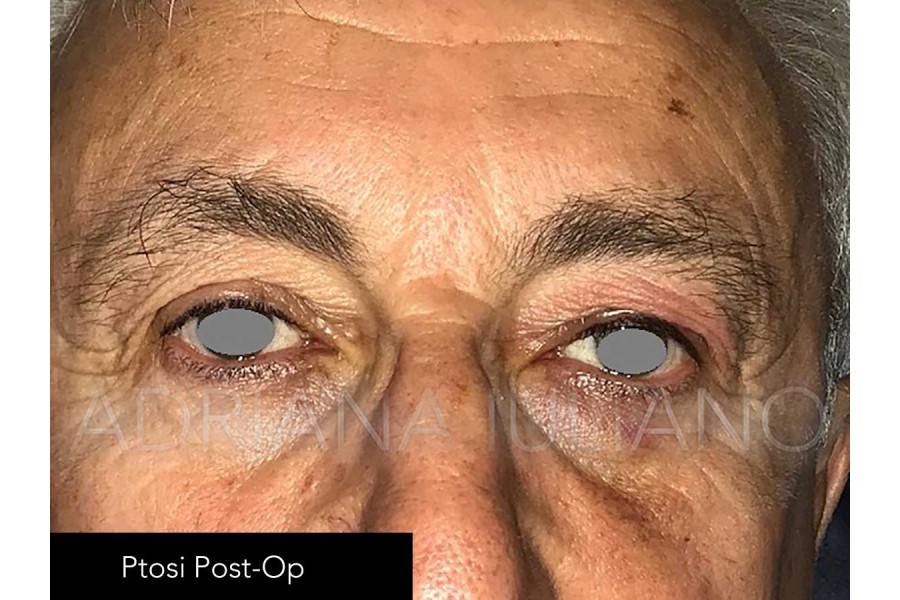
PTOSI PALPEBRALE O BLEFAROPTOSI
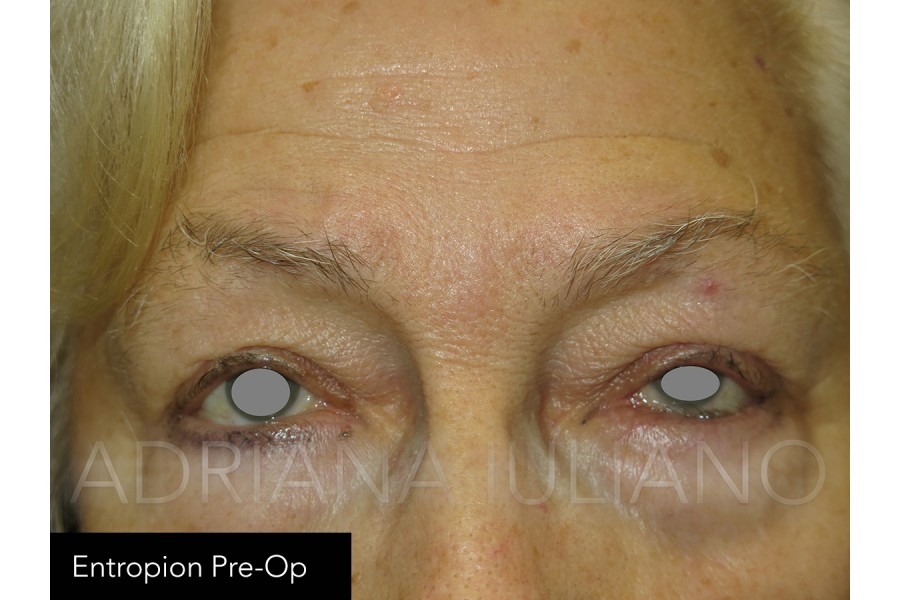
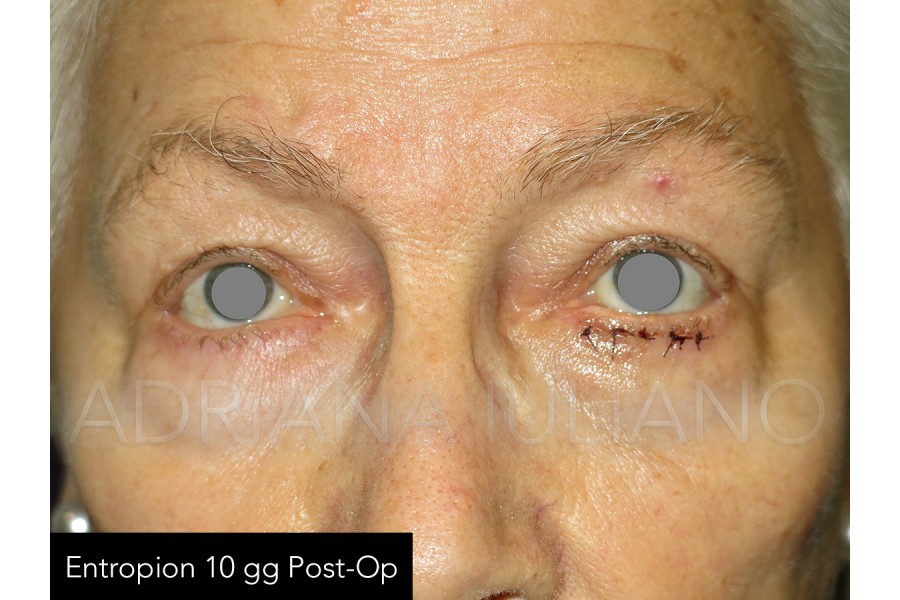
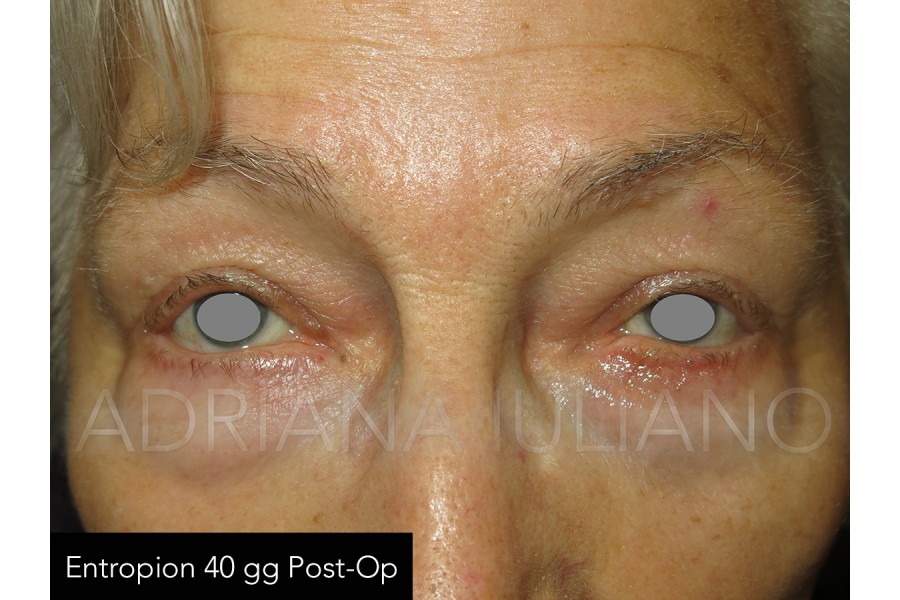
ENTROPION
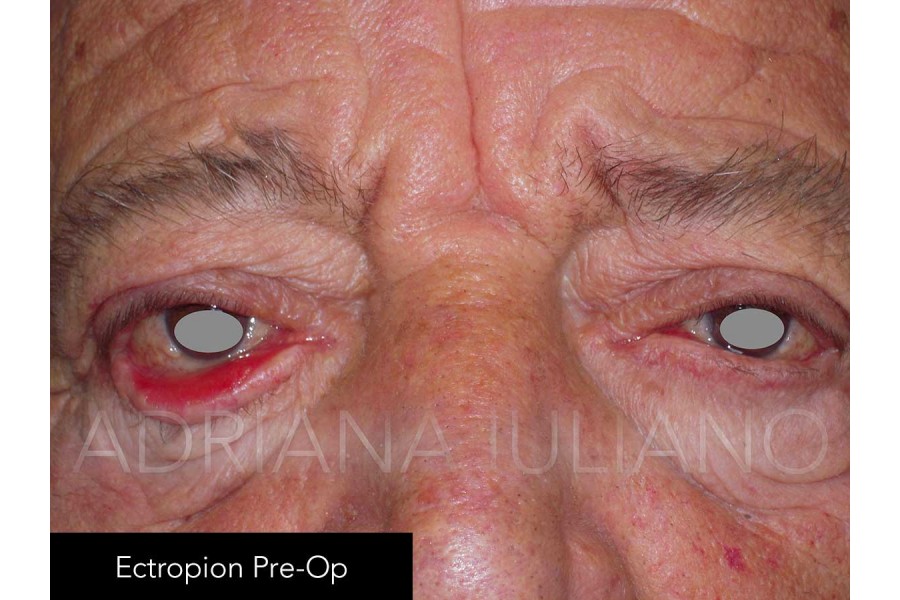
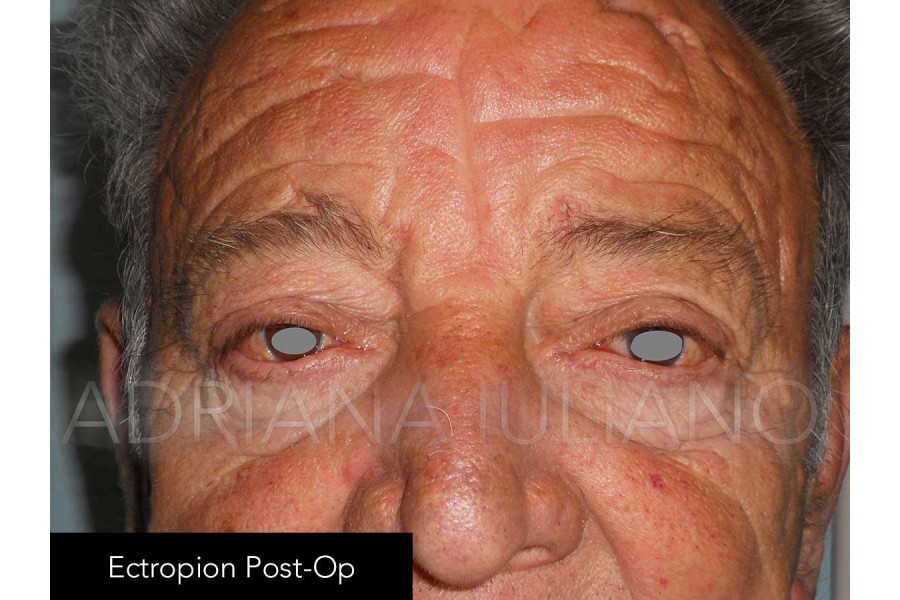
ECTROPION
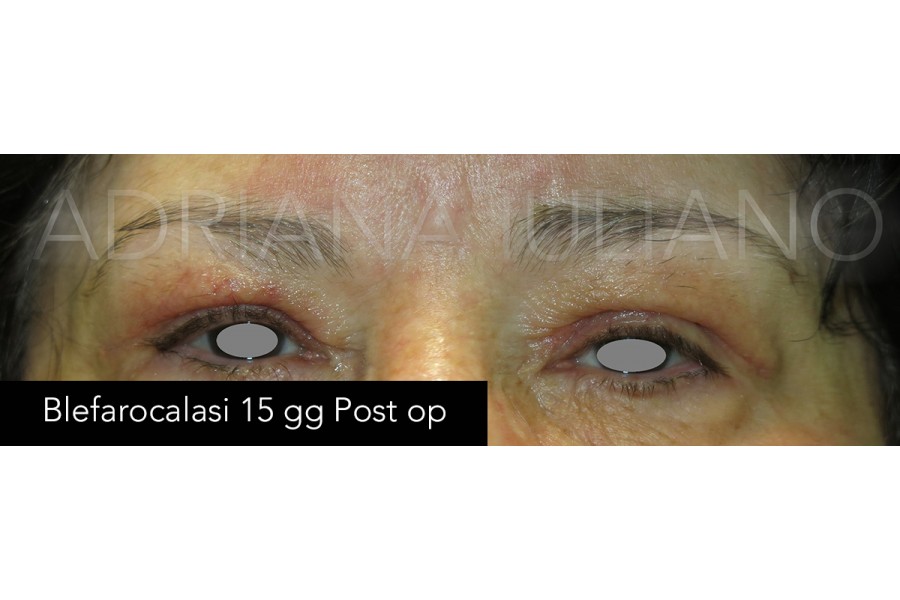
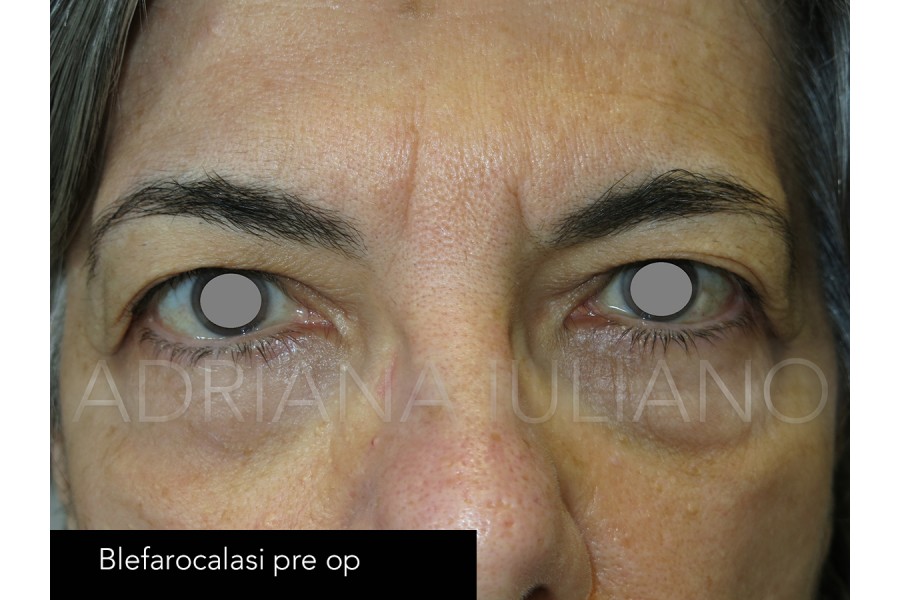
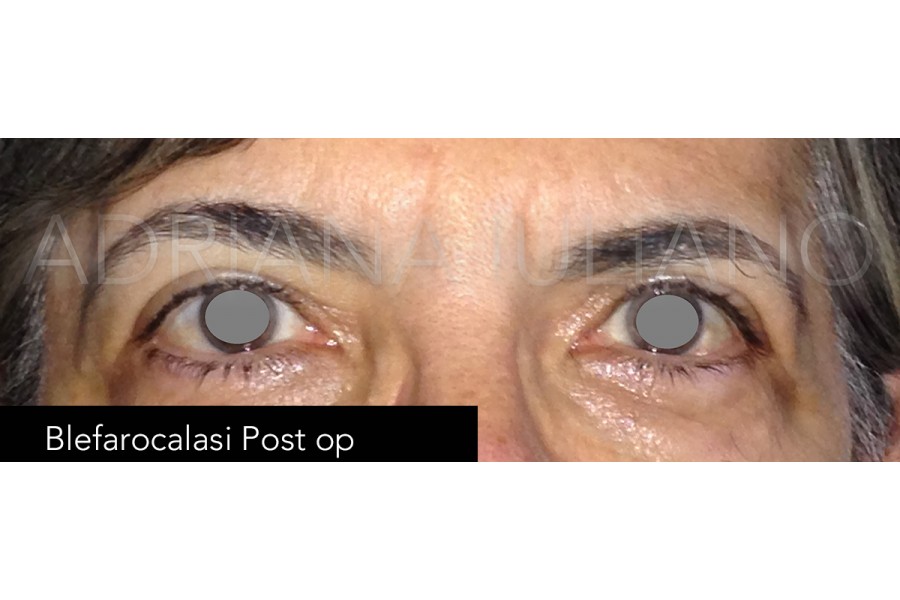
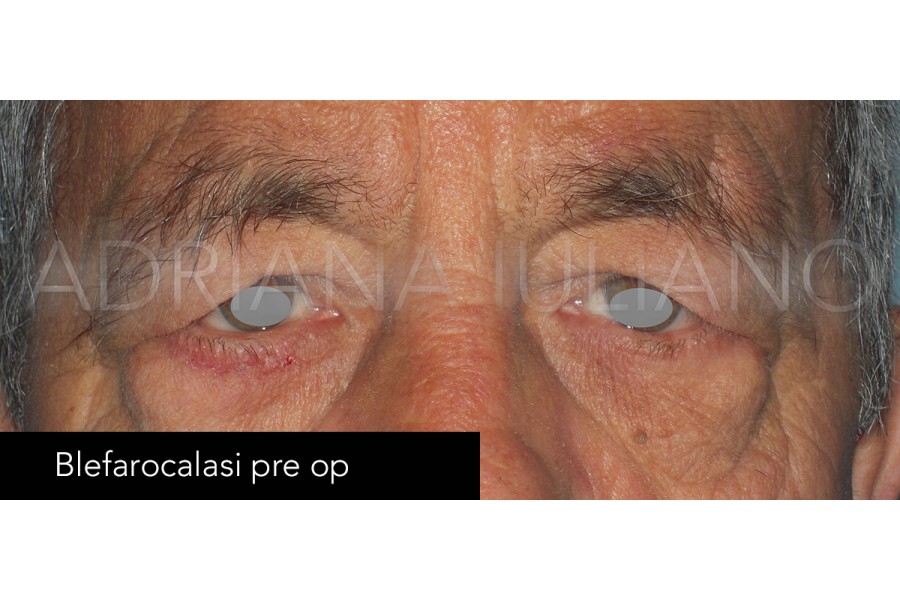
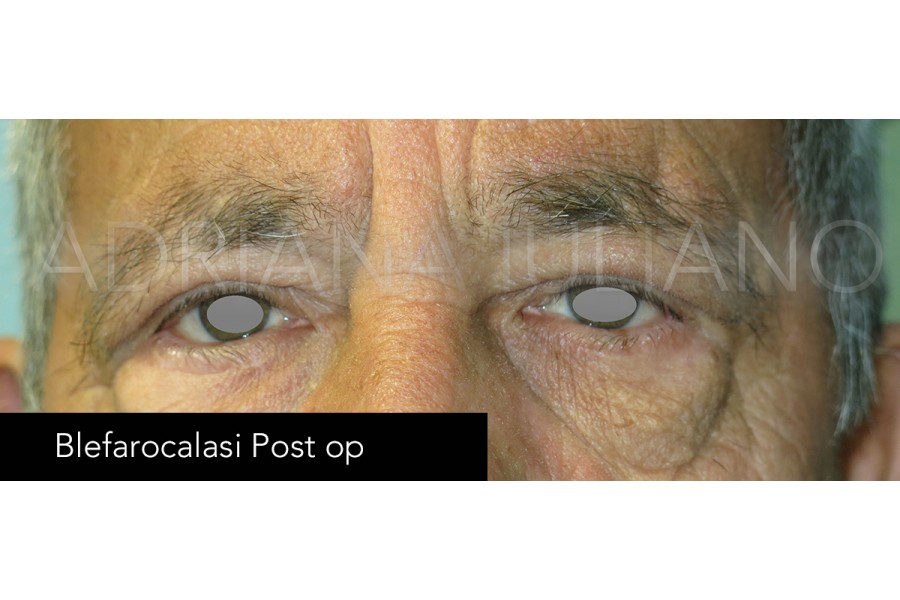
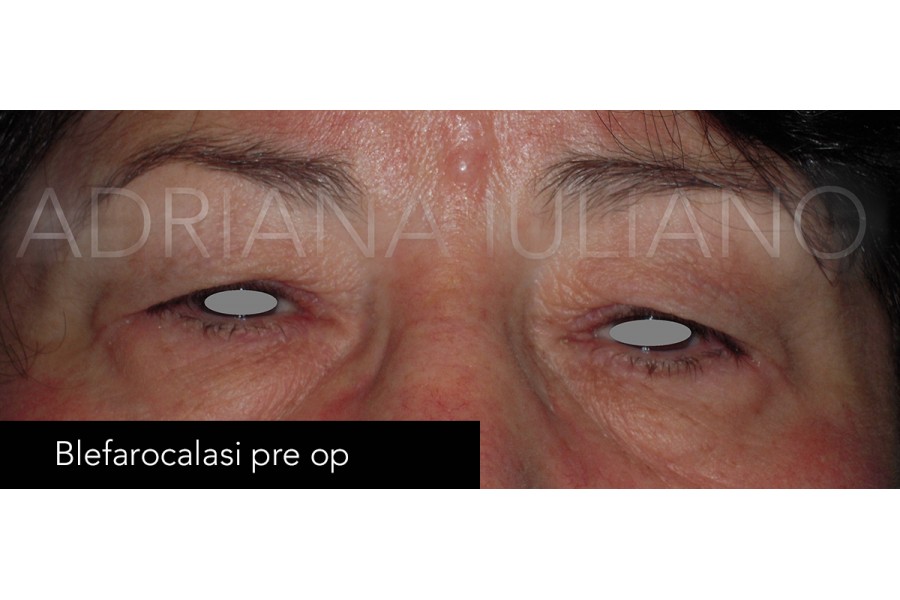
BLEFAROPLASTICA
Con il passare del tempo, diversi fattori come l’esposizione alla luce solare, il tipo di alimentazione, il consumo di alcol e tabacco, e fattori ereditari, contribuiscono al deterioramento della pelle delle palpebre provocando la loro “caduta”, oltre che la comparsa di rughe o di borse ( a causa del progressivo ridursi del contenuto di acqua a livello del grasso perioculare).Una delle principali procedure chirurgiche di tipo estetico realizzata nella pratica oftalmologia è la blefaroplastica, procedimento attraverso cui si riducono le “borse” e la lassità dei tessuti delle palpebre superiori ed inferiori cercando di ottenere un ringiovanimento dello sguardo.
Le incisioni chirurgiche vengono praticate lungo le linee naturali delle palpebre o, in alcuni casi, per via congiuntivale (dall’interno) per evitare cicatrici o comunque per far sì che queste siano appena visibili.
Il procedimento consiste nella rimozione del tessuto palpebrale in eccesso (che sia pelle, grasso o muscolo orbicolare).
a chirurgia si realizza ambulatorialmente con anestesia locale e sedazione assistita per un maggior confort del paziente. Quando si incide la pelle, le cicatrici nell’immediato post-operatorio appaiono rossastre, per poi divenire man mano più impercettibili. È normale che ci siano infiammazione ed ematomi che scompaiono nel giro di una-due settimane.
Solitamente, dopo la chirurgia, si raccomanda al paziente riposo con il capo sollevato e soprattutto l’applicazione di ghiaccio durante i primi tre giorni per ridurre l’infiammazione.
Il risultato finale dipende da numerosi fattori, inclusi l’estensione dell’area da trattare, la struttura e la qualità della pelle del paziente, così come l’età e la predisposizione o meno a sviluppare cheloidi. In linea di massima il paziente può riprendere le proprie attività nel giro di una settimana e la sutura può essere rimossa dal quinto giorno postoperatorio.
Si tratta comunque di un procedimento chirurgico delicato con possibili ripercussioni sulla funzione visiva, per cui è auspicabile che venga svolto da medici oftalmologi specialisti in chirurgia oculoplastica.
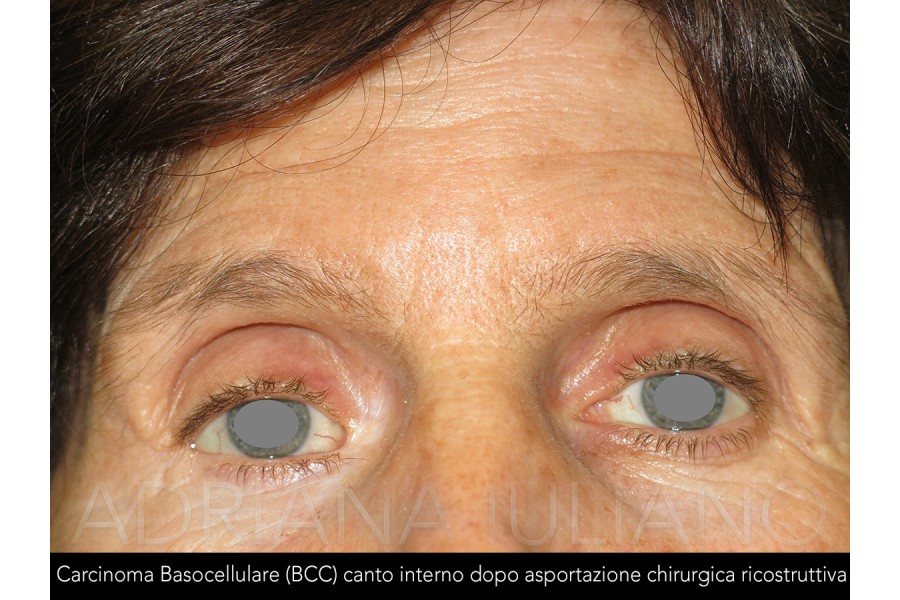
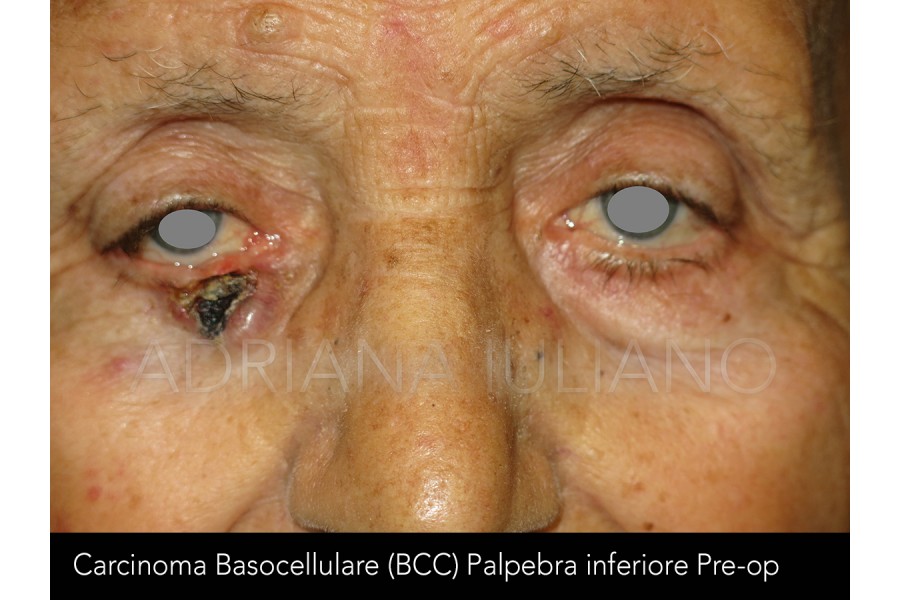
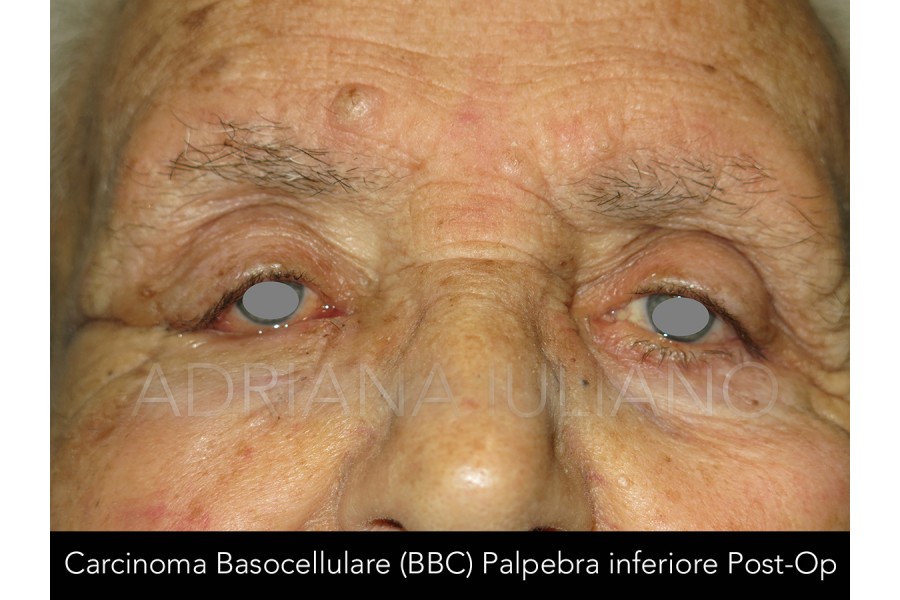
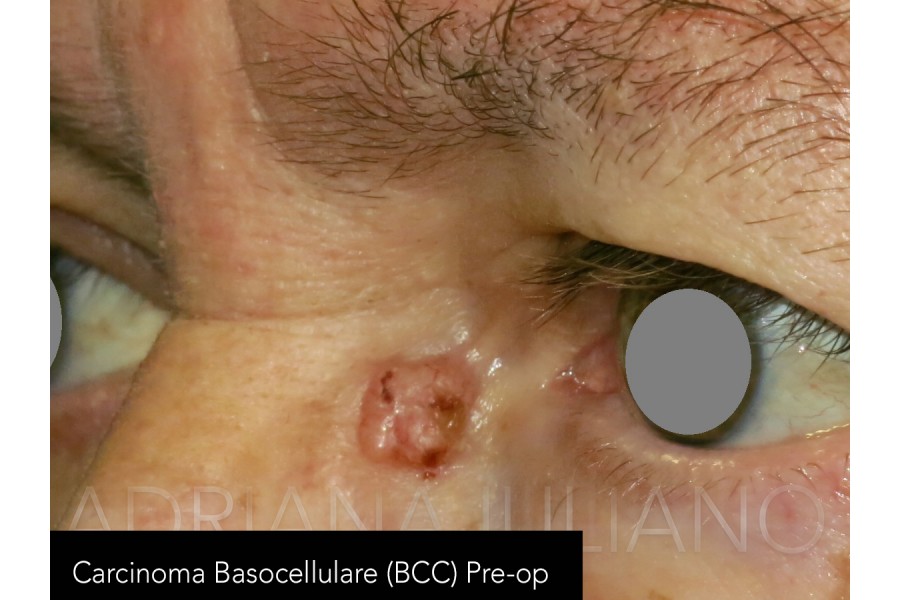
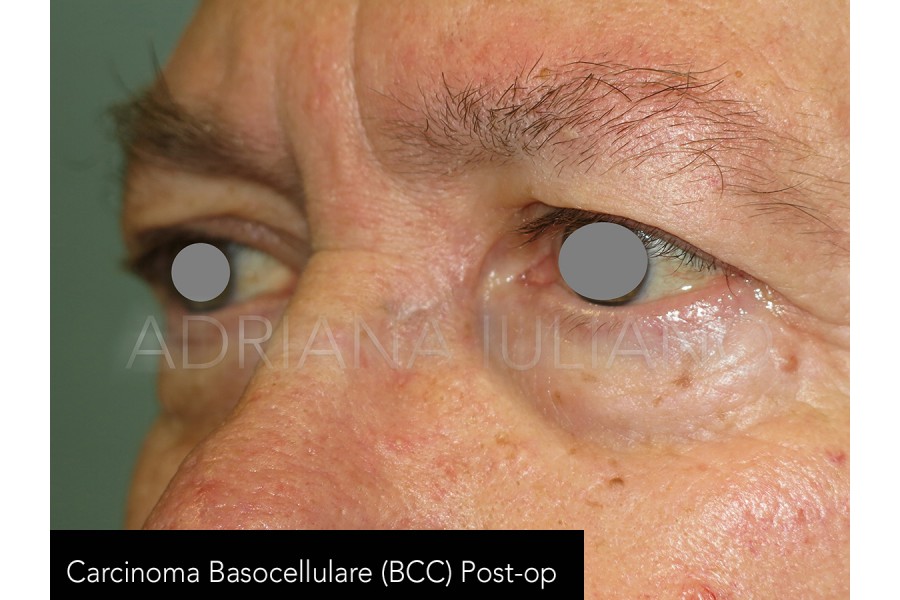
TUMORI PALPEBRALI
Le neoformazioni palpebrali possono presentarsi in ogni distretto palpebrale, incluse le zone di giunzione tra
palpebra superiore ed inferiore (canti). Possono coinvolgere il solo margine palpebrale, oppure risparmiarlo,
o estendersi verso i margini orbitari ed anche coinvolgere le regioni perioculari e l’orbita. Sono di più
frequente riscontro le neoformazioni benigne o a bassa malignità. Il basalioma (carcinoma basocellulare) che
origina dallo strato basale dell’epidermide, rappresenta la più comune neoplasia maligna palpebrale. Il
carcinoma squamocellulare, che origina dallo strato spinoso dell’epidermide rappresenta circa il 5% dei casi
totali. Altre lesioni si presentano con una bassa incidenza; tra queste: il carcinoma sebaceo, il melanoma, il
tumore di Merkel, il linfoma, ed i tumori metastatici.
Il comportamento clinico delle neoplasie palpebrali è estremamente diverso a seconda della grandezza della
lesione, della localizzazione e delle caratteristiche istologiche.
L’obiettività della lesione e gli eventuali segni associati permettono generalmente di discriminare le
caratteristiche tipiche di una lesione benigna da quelle di una lesione maligna. Caratteristiche che fanno
orientare il medico per il carattere maligno della lesione sono in genere: i margini irregolari, le teleangectasie
(dilatazione di piccoli vasi superficiali), le ulcere, la crescita e le modificazioni recenti, l’indurimento dei
tessuti, la perdita delle ciglia, l’interessamento dei linfonodi locoregionali. Tuttavia non sempre l’obiettività
clinica è dirimente ed è necessario per la diagnosi l’esecuzione dell’esame istopatologico successivamente
alla asportazione di una parte (biopsia incisionale) o di tutta la neoformazione (biopsia escissionale). In rari
casi – più frequentemente in caso di biopsia incisionale – l’esame istologico potrebbe fornire risultati non
dirimenti. L’asportazione chirurgica rappresenta l’opzione terapeutica principale. L’obiettivo dell’intervento, per le
neoformazioni con sospetto di malignità, consiste nella escissione della neoformazione al fine di garantire,
ove possibile, la radicalità. Di regola si esegue un esame istologico dei tessuti asportati. Si può procedere
contestualmente all’intervento di escissione ad una adeguata ricostruzione palpebrale con tecniche
chirurgiche da adattare ad ogni singolo paziente. Talvolta si preferisce eseguire la ricostruzione in un tempo
successivo, con un secondo intervento.
L’intervento viene eseguito in un ambiente sterile autorizzato per l’esecuzione di tale tipo di chirurgia;
l’anestesia può essere locale o generale, in relazione alla estensione della lesione, al tipo di intervento
programmato ed alle condizioni sistemiche valutate insieme all’anestesista.
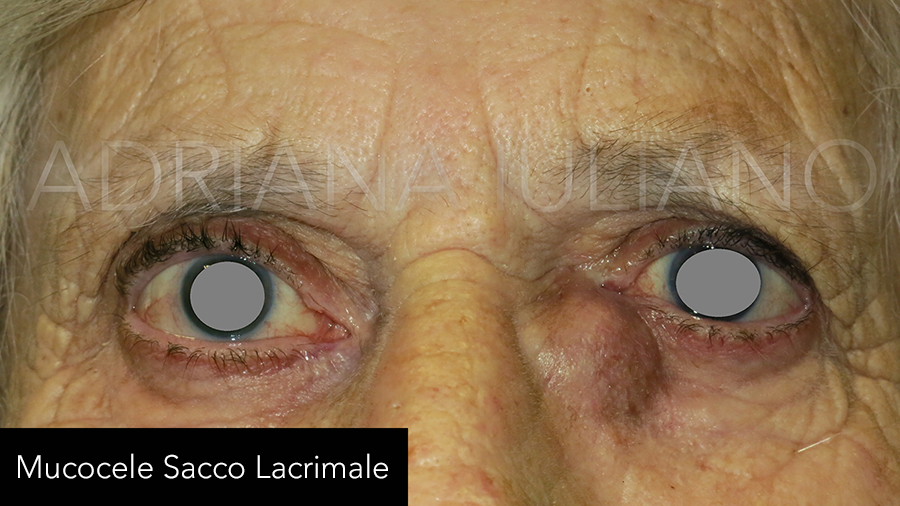
OSTRUZIONE DELLE VIE LACRIMALI
PATOLOGIA ORBITARIA
ORBITOPATIA TIROIDE-CORRELATA
Cos’è il Morbo di Basedow-Graves?
E’ una malattia autoimmune caratterizzata dal fatto che le
cellule (linfociti) preposte alla difesa dell’organismo dalle infezioni ed alla
regolazione dei meccanismi infiammatori, agiscono in maniera impropria
attaccando diversi organi bersaglio. A livello della ghiandola tiroidea si
scatena un processo infiammatorio ad etiologia sconosciuta, che attiva la
produzione di ormoni in maniera incontrollata, dando luogo ad un
ipertiroidismo.
In che modo vengono colpiti gli occhi?
L’orbita è una cavità ossea contenente il bulbo oculare, i
muscoli extraoculari, il grasso orbitario, i nervi ed i vasi sanguigni
dell’occhio. A livello orbitario sono presenti delle cellule che possiedono la
stessa proteina che si trova anche a livello tiroideo, per cui rappresentano il
bersaglio dei linfociti che scatenano pertanto l’infiammazione a livello dei
muscoli, del grasso orbitario e dell’area perioculare palpebrale.
L’infiammazione e l’edema (accumulo di liquido) che si producono a livello di
questi tessuti, fanno in modo che ci sia un aumento di volume del grasso e dei
muscoli extraoculari, che determina a sua volta la comparsa di esoftalmo
(protrusione del bulbo oculare) e la difficoltà a compiere i movimenti oculari
(comparsa di visione doppia, ovvero diplopia).
Qual è la prognosi?
Sebbene ogni paziente abbia un’evoluzione differente,
l’orbitopatia tiroidea ha una prognosi migliore in pazienti giovani e di sesso
femminile, mentre si presenta con maggiore severità negli uomini e nelle
persone di età più avanzata. Le donne sono prevalentemente colpite da questa
malattia, ma non è infrequente che vengano colpiti gli uomini. Il fumo di
sigaretta rappresenta un fattore prognostico negativo, ed è stato dimostrato
che i fumatori hanno un decorso più lungo e rispondono in misura minore alle
terapie rispetto ai non fumatori. Un fattore prognostico positivo è invece la
diagnosi precoce della malattia, perché si ottiene una migliore risposta al
trattamento con corticosteroidi. Per questo motivo sarebbe auspicabile che
durante le prime settimane di malattia, quando sono evidenti i segni
infiammatori (edema palpebrale, lacrimazione, visione offuscata, congiuntivite
cronica ecc.), il paziente venga visto da un oculista specialista in patologia
orbitaria e da un endocrinologo, per trattare la patologia tiroidea, tenendo
presente che inizialmente gli esami ormonali tiroidei possono risultare anche
normali.
Perché il fumo di sigaretta e lo stress sono fattori
prognostici negativi?
Il tabacco contiene innumerevoli sostanze chimiche, alcune
neanche conosciute. E’ noto che le cellule che vengono attaccate dai linfociti,
sono in grado di aumentare il numero di proteine o di antigeni di superficie
quando si trovano in un microambiente contenente catrame, con conseguente
aumento dell’infiammazione. In condizioni di bassa tensione di ossigeno i
processi infiammatori tendono a cronicizzare e diventano più difficilmente
controllabili, perché viene prodotto un maggior numero di sostanze
infiammatorie, e si sa che il fumo di sigaretta riduce la tensione di ossigeno.
Gran parte dei meccanismi etiopatogenetici che mettono in relazione il fumo di
sigaretta con una prognosi peggiore nell’Orbitopatia tiroidea resta
sconosciuta, ma è buona norma consigliare ai pazienti di smettere di fumare.
Lo stress, poi, non solo è un fattore scatenante
l’ipertiroidismo, ma influisce negativamente il decorso della malattia.
Quali sono i sintomi?
Il coinvolgimento oculare può presentarsi prima, durante o
dopo la comparsa delle manifestazioni sistemiche della malattia tiroidea ( e
comunque possono essere colpiti non solo pazienti ipertiroidei, ma anche,
seppur più raramente, ipotiroidei o eutiroidei senza manifestazioni
sistemiche). I segni ed i sintomi precoci sono molto aspecifici, il paziente
lamenta “fastidio”agli occhi, gonfiore palpebrale, lacrimazione, sensazione di
avere la sabbia negli occhi, intolleranza ad agenti atmosferici come vento e
sole, come se avesse una congiuntivite. Con il passare del tempo inizia a
lamentare visione offuscata, specialmente difficoltà nella messa a fuoco nella
lettura, e inizia a notare, soprattutto al risveglio mattutino, le palpebre
gonfie e le borse sotto gli occhi (questi segni tendono a migliorare nel corso
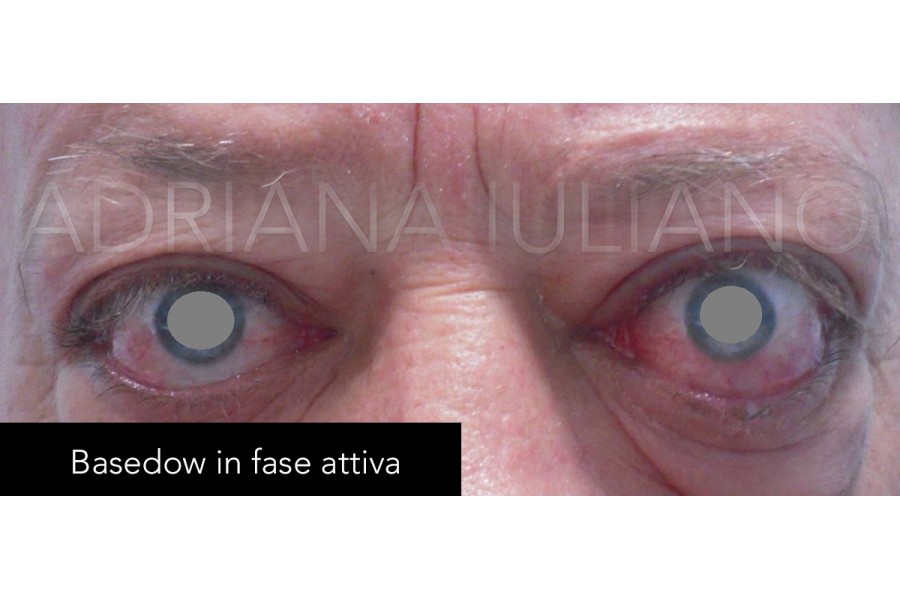
della giornata). Se la malattia progredisce, il paziente nota che gli occhi
sono più aperti e più sporgenti (proptosi o esoftalmo)-magari osservando
fotografie precedenti in cui gli occhi erano normali-, ed inoltre possono
comparire visione doppia e dolore ai movimenti oculari. In alcuni pazienti
l’infiammazione è minima e si nota solo l’esoftalmo.
Quali sono i rischi?
L’orbitopatia tiroidea può presentarsi con minimi o evidenti
sintomi di attività infiammatoria, dando luogo a diversi quadri clinici che
causeranno minori o maggiori alterazioni oculari. Le conseguenze più gravi
possono essere la perdita della vista per compressione del nervo ottico o per
cheratopatia da esposizione (si può arrivare alla perforazione della cornea);
in questi casi c’è indicazione al trattamento chirurgico urgente di
decompressione orbitaria, oltre che al controllo della malattia con terapia
farmacologica. Le conseguenze più comuni dell’orbitopatia consistono invece
nella comparsa di visione doppia e di esoftalmo o retrazione palpebrale. Le
palpebre si alterano perché si aprono eccessivamente, gli occhi diventano
sporgenti e spesso i pazienti, soprattutto le donne, cadono in depressione
perché si vedono completamente trasformati dalla malattia. Tutte queste
alterazioni possono essere corrette chirurgicamente una volta ottenuto il
controllo metabolico della patologia tiroidea e una volta controllata
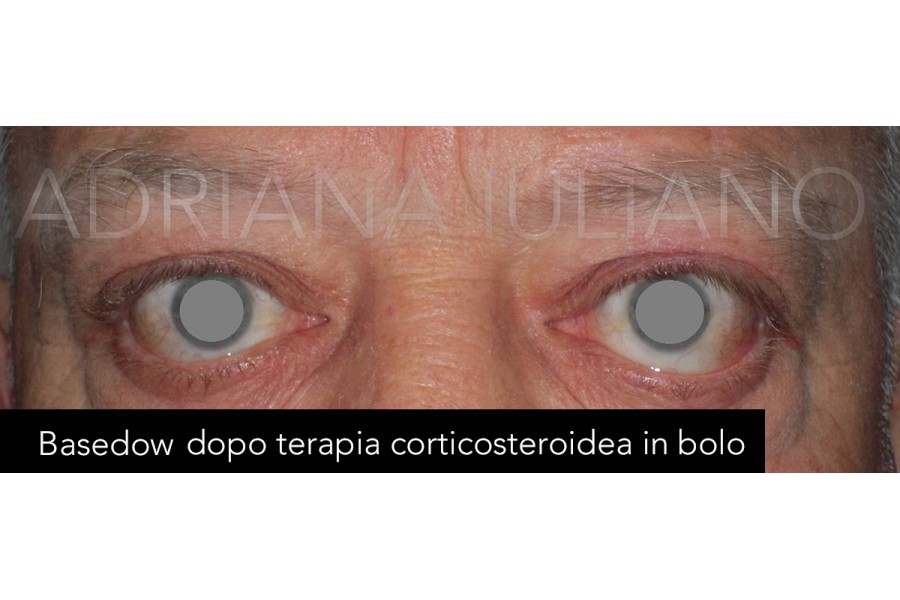
l’infiammazione con corticosteroidi ad alti dosaggi e/o radioterapia. È importante sottolineare
che alcune delle alterazioni prodotte dalla malattia, come la retrazione
palpebrale, l’esoftalmo e lo strabismo restrittivo, necessitano di correzione
chirurgica (riabilitazione chirurgica dei pazienti).
In cosa consiste la terapia?
E’ fondamentale, per il trattamento dell’orbitopatia
tiroidea, un adeguato controllo dell’ipertiroidismo per evitare alterazioni
ormonali che possono causare episodi acuti di iper o ipotiroidismo, per cui il
controllo endocrinologico è di estrema importanza. L’orbitopatia deve essere
trattata più precocemente possibile. Se c’è attività infiammatoria il
trattamento è medico, con corticosteroidi preferibilmente in bolo (endovenoso),
evitando se possibili terapie per via orale prolungate che favoriscono la
comparsa degli effetti collaterali del cortisone (aumento di peso, ipertricosi,
ipertensione, diabete). Quando non c’è risposta al cortisone, è indicato il
trattamento con altri farmaci immunosoppressori ( ciclosporina, methotrexate)
o, in casi selezionati, la radioterapia. Quando l’orbitopatia è in fase non
attiva e non c’è infiammazione, il trattamento consiste nella riabilitazione
chirurgica del paziente (correzione chirurgica dell’esoftalmo, dello strabismo,
della retrazione palpebrale)
La chirurgia lascia cicatrici?
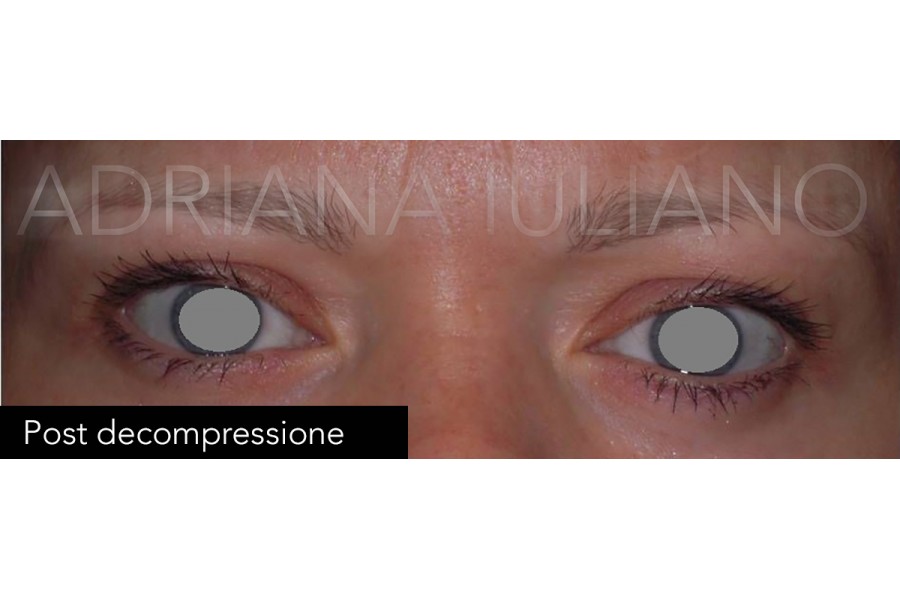
No, le più recenti vie di approccio per la decompressione
orbitaria ( che ha lo scopo di far rientrare gli occhi nell’orbita) si
realizzano per via transcongiuntivale (dall’interno) o attraverso piccole
incisioni nella piega palpebrale superiore per cui esteticamente non lasciano
cicatrici o ne lasciano di impercettibili. La chirurgia decompressiva ha lo
scopo di aumentare lo spazio all’interno dell’orbita per permettere all’occhio
di rientrarvi, e prevede l’asportazione di osso o di grasso. Anche la chirurgia
dello strabismo e quella palpebrale solitamente non lasciano cicatrici.
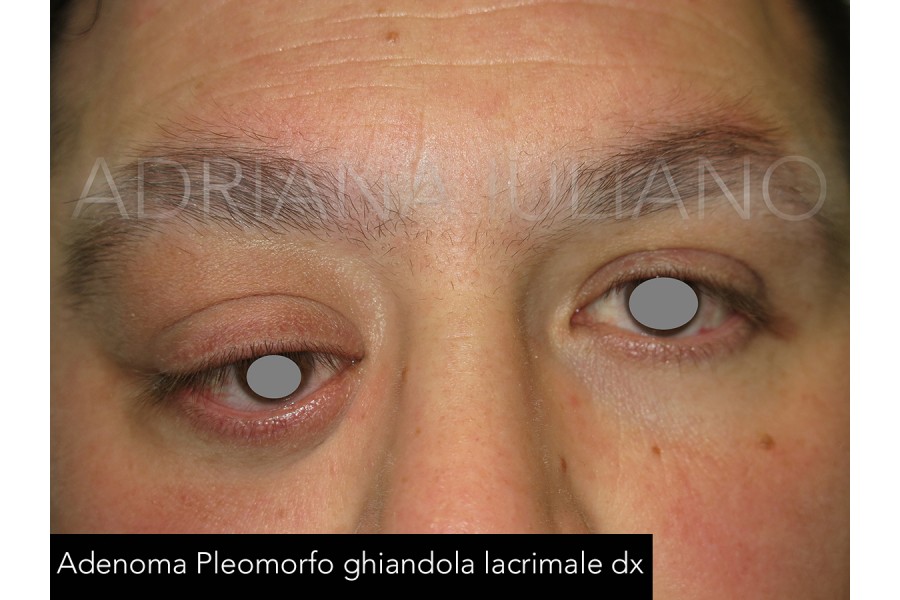
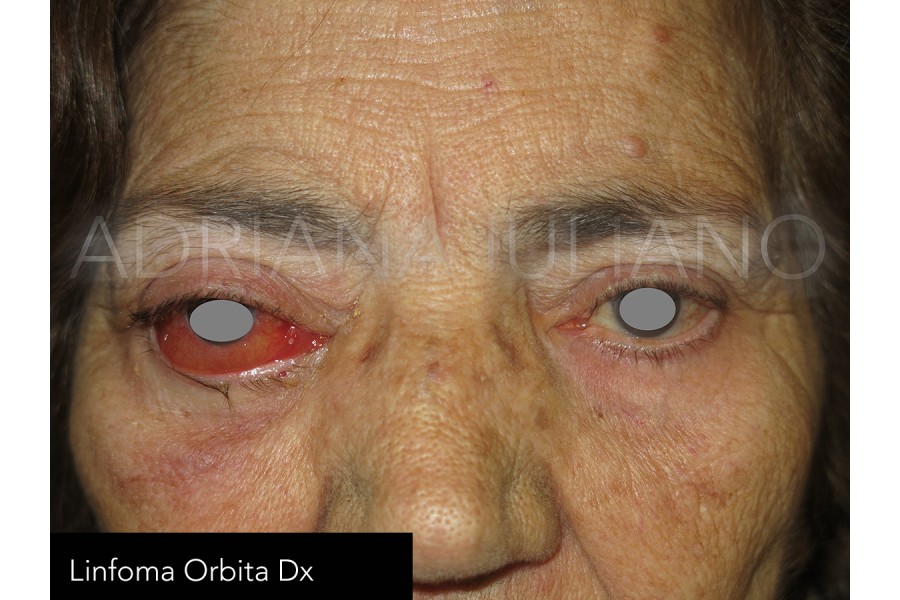
NEOFORMAZIONI ORBITARIE
L’orbita comprende l’insieme delle strutture ossee orbitarie, il bulbo oculare, i muscoli responsabili dei movimenti oculari, il nervo ottico, i fasci vascolo-nervosi, ed il tessuto adiposo che riempie gli spazi tra tutte queste strutture. Ogni parte anatomica dell’orbita può essere interessata da una crescita cellulare anomala per localizzazione e per natura. Le neoformazioni orbitarie possono svilupparsi sia in età adulta che nell’infanzia; sono di più frequente riscontro le neoformazioni benigne o a bassa malignità. Nei bambini la maggior parte delle masse orbitarie è il risultato di anomalie di sviluppo, come ad esempio le cisti dermoidi. Negli adulti sono relativamente comuni le neoformazioni vascolari benigne, come l’emangioma cavernoso. A volte è necessario escludere la presenza di una neoplasia maligna prelevando un campione di tessuto neoformato, o di porre diagnosi differenziale tra una malattia infiammatoria ed una sospetta neoplasia. Talvolta neoformazioni a partenza da strutture circostanti come le cavità sinusali, il cervello e le cavità nasali possono invadere per contiguità la regione orbitaria. Sono anche possibili localizzazioni secondarie di altre neoplasie. La crescita di una neoformazione orbitaria può determinare: Esoftalmo progressivo (protrusione del bulbo oculare). Dolore.Diminuzione del visus.Alterazioni della sensibilità della zona perioculare. Diplopia (visione sdoppiata). Arrossamento e tumefazione della regione orbitaria e delle palpebre. La presenza di una massa palpabile o direttamente visibile al di sopra o al di sotto delle palpebre o nello spazio tra bulbo e palpebre.

%20canto%20interno-900x600.JPG)
-900x600.JPG)
%20-900x600.JPG)
-900x600.jpg)
-900x600.JPG)
-900x600.JPG)
-900x600.png)
-900x600.jpg)